5.1. L’insulinothérapie
La pathologie diabétique est caractérisée par un déficit dans la sécrétion d’insuline. Ce déficit peut être totale : le cas du DT1 ou partiel qui tend à s’aggraver avec le temps : cas du DT2. Le recourt à l’insuline dans le DT1 est d’une nécessité vitale, tandis que dans le DT 2, ce recourt ne se fait que lorsque l’équilibre glycémique sous antidiabétiques oraux et mesures hygiéno-diététiques n’est plus obtenu.
La plupart des diabétologues adoptent un schéma dit « basal bolus » réalisé par l’association de bolus d’insuline rapide injectés avant chaque repas à une insulinothérapie de base: injection d’insuline se mi-retard ou d’insuline retard matin et soir ou seulement le soir [Sola A et al., 2006]. Ce schéma s’appuient sur la physiologie de la sécrétion d’insuline avec une sécrétion basale permanente sur les 24 heures et un pic de sécrétion au moment des repas [Agin A et al., 2010]. L’objectif du traitement est d’obtenir un équilibre glycémique et un HbA1c autour de (6,5–7 %) tout en minimisant le risque hypoglycémique [Sola A et al., 2006].
Les différentes préparations pharmaceutiques à base d’insuline regroupent deux catégories :
5.1.1. les insulines standards
Ce sont des préparations à base d’insuline humaine recombinante de durée d’action brève, intermédiaire (adjonction de protamine ou de zinc) ou prolongée (adjonction de zinc) [Agin A et al., 2010]. Le principal défaut de ces insulines est la présence d’un pic d’insuline mais surtout leur grande variabilité d’absorption d’autant plus importante que leur durée d’action est longue, ce qui rend difficile l’adaptation des doses et accentue le risque d’hypoglycémie [De La Haye Saint Hilaire et al., 2010]
5.1.2. Les analogues d’insuline
Les principales modifications chimiques apportées à l’insuline de séquence humaine pour en faire des analogues sont des mutations dans sa séquence par la technique de l’ADN recombinant et des hémisynthèses chimiques, par exemple la greffe de groupements chimiques sur les acides aminés [Agin et al., 2010]. Trois analogues rapides sont actuellement commercialisés : « la lis-pro », « l’aspart » et la « glulisine » et deux analogues lents : « détémir » et « la glargine »
L’intérêt de ces analogues réside en leur pouvoir de minimiser l’hyperglycémie postprandiale et les hypoglycémies à distance des repas [De La Haye Saint Hilaire et al., 2010].
5.2. Les antidiabétiques oraux
La prise en charge thérapeutiques du diabète de type 2 à pour objectifs : la correction de l’hyperglycémie chronique et des facteurs de risque cardiovasculaires fréquemment associés au diabète ainsi que la normalisation de l’hémoglobine glyquée (HbA 1c < 6,5 %) dans le but de prévenir le développement des complications micro et macrovasculaires.
Les traitements médicamenteux actuellement disponibles ont pour cible les différentes anomalies métaboliques rencontrées dans le diabète de type 2 : insulinorésistance et troubles de l’insulinosécrétion. Les antidiabétiques oraux agissent sur la cellule β (sulfonylurées hypoglycémiantes, glinides), sur la production hépatique de glucose (metformine), sur la digestion des glucides (inhibiteurs des α glucosidases intestinales), ou encore sur l’insulinosensibilité (glitazones, metformine) [Tielmans A et al., 2007]. Ces différentes molécules peuvent êtres associés entre elles afin d’optimiser le traitement et de retarder le passage à l’insuline.
Parmi ces ADO, certains sont doués d’une activité antioxydante. Par exemple le Gliclazide qui en plus de sont action insulinosécrétagogue, possède un effet antioxydant [Blicklé JF., 2011] et semble capable de diminuer la susceptibilité des LDL à l’oxydation [Bonnefont-Rousselot., 2004]. Tandis que pour la metformine, l’activité antioxydante pourrait être du à un piégeage des radicaux libres mais aussi par modulation de la production des ERO par les mitochondries et la NADPH oxydase [Bonnefont-Rousselot., 2004].
Le tableau III résume les différentes classes des ADO ainsi que leurs propriétés pharmacologiques et leurs effets indésirables :
5.3. Traitements Phytothérapiques
La phytothérapie du grec Phyto = plante et Therapeia = soin, est une thérapeutique qui utilise les plantes ou formes galéniques dérivées de plantes : tisanes (infusés, décocté…), poudres, extraits secs (nébulisât, lyophilisat…), extraits liquides, etc. [Catier. D et al, 2007].
La Pharmacopée Européenne définit les plantes médicinales comme « des drogues végétales dont au moins une partie possède des propriétés médicamenteuses. Par extension, on appelle souvent « plante médicinale » ou « plante » non seulement l’entité botanique mais aussi la partie utilisée (feuille, fleur, racine, écorce, sommité fleurie…). »
L’Organisation mondiale de la santé (OMS) estime que la médecine traditionnelle couvre les besoins en soins de santé primaires de 80 % de la population des pays en voie de développement [Bousta D ., 2011], et on estime que près de 50 % des agents thérapeutiques utilisés actuellement proviennent de sources naturelles [Boukhatem MN., 2011]. En Algérie, La médecine traditionnelle et plus particulièrement les traitements à base de plantes étaient bien développés, mais le recours à la médecine conventionnelle est à l’origine d’un délaissement de ces pratiques ancestrales qui risquent de tomber dans l’oubli. C’est pour cela que des beaucoup recherches doivent être entreprises en vue de démontrer l’intérêt thérapeutique de ces plantes médicinales, leurs principes actifs, leurs modes d’action et même leurs probables toxicités.
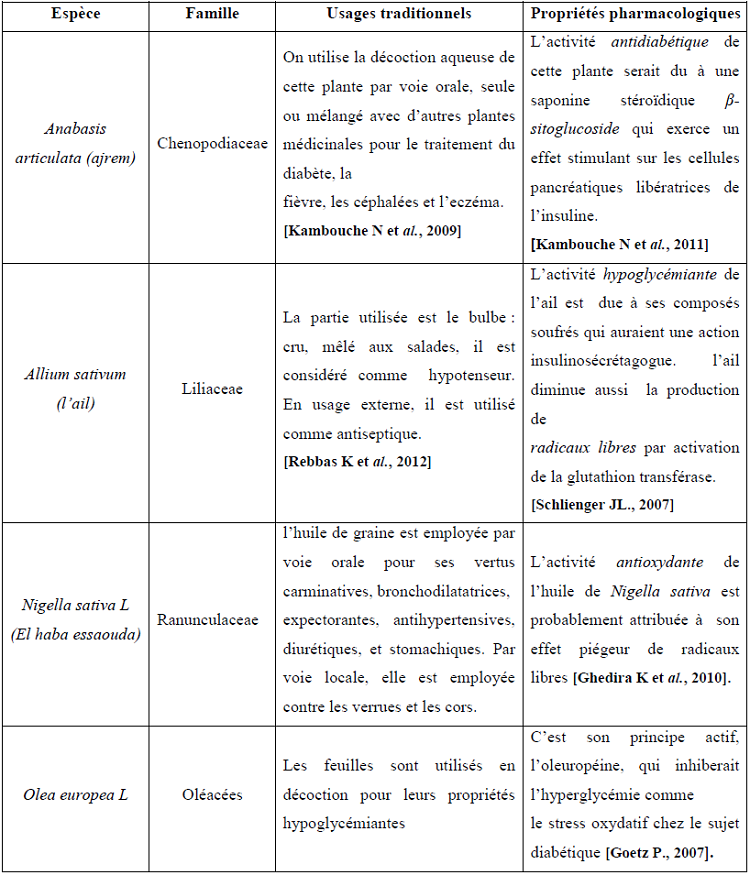
Parmi les plantes qui devrait susciter un grand intérêt, on retrouve les plantes antidiabétiques ou hypoglycémiantes qui pourrait êtres présentés comme une alternative ou une association aux médicaments actuellement proposés pour le traitement du diabète qui eux même, bien que leur efficacité à été prouvé, présentent plusieurs inconvénients : de la prise de poids engendré par l’insuline à l’hypoglycémie provoqué par les sulfamides hypoglycémiants sans oublier le risque d’acidose lactique sous metformine. Autre vertu recherché, c’est l’effet antioxydant que ces plantes pourraient exercer en permettant de diminuer ou du moins contrôler la production de radicaux libres qui est accru au cours du diabète et ainsi prévenir l’apparition de complications chroniques.
Le tableau IV regroupe quelques exemples de plantes doués de propriétés hypoglycémiantes et/ou antioxydantes utilisés en médecine traditionnelle :
Tableau IV : Plantes utilisées en médecine traditionnelles pour le traitement du diabète.
Page suivante : 6. Étude de la plante sélectionnée Zygophyllum album Coss